你狠心冲掉的便便,或许是众多肠胃病人的救星
2020-07-24自从1928年抗生素被发现以来,人类就好比在对抗细菌上获得了超级武器。
遗憾的是,超级武器并没有带来全面的胜利。
人类与细菌旷日持久的军备竞赛催生出了一批更加难缠的超级细菌。
实际上,如果你在注射抗生素的话,可能也会被它们盯上。
这是一种叫艰难梭菌*(Clostridium difficile)的细菌,对氧气十分敏感。
它广泛分布于自然界,具有高度传染性,如果不及时进行治疗,受感染的患者很可能有生命危险。
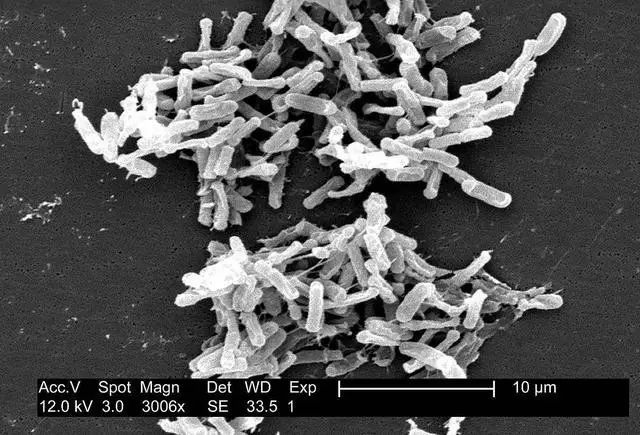
单单在美国,每年感染这种细菌的总人数就超过了30万,其中约1.4万人因此丧生。
对付艰难梭菌的常用办法是服用万古霉素、甲硝唑这些药效极强的抗生素,但它们都存在着各自的局限性。
因此艰难梭菌经常让医护人员头疼不已。

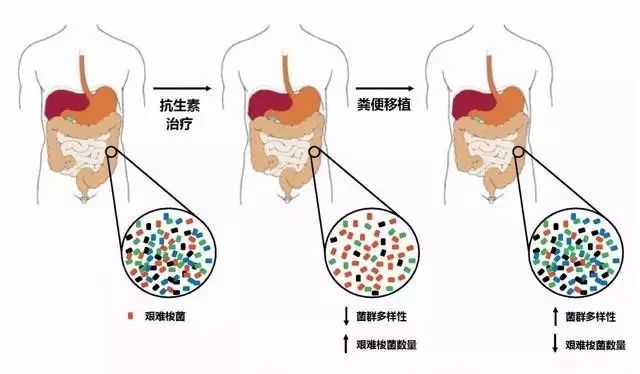
原来在正常情况下,人体肠道的各种细菌会维持一个动态平衡,抑制致病菌的繁殖。
当患者服用抗生素后,虽然杀灭了原来的病原体,但其结肠内的微生物种群也被一起误伤了。
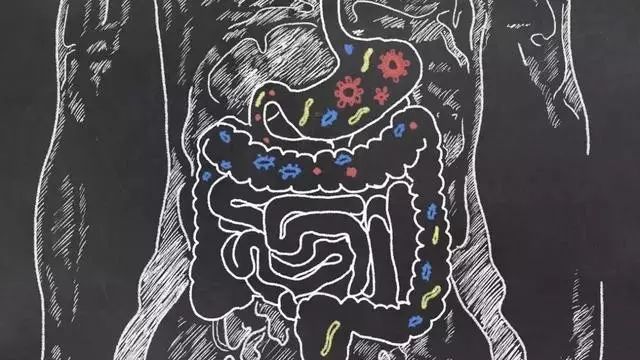
肠道的原住民势力大大削弱,艰难梭菌便从外界趁虚而入。
它们在肠道内大量繁殖、兴风作浪,引起受感染者顽固的腹泻。
更棘手的是,艰难梭菌的适应力还很强,很容易对万古霉素产生耐药性。
如果加大抗生素的剂量,反而会使肠道环境更加失衡,艰难梭菌不一会就卷土重来,陷入一个恶性循环。
既然单方面的打压不管用,那可不可以给它引入一些竞争对手呢?
其实这个想法早有人想到了,1958年美国科罗拉多大学丹佛分校的内科医生本·艾森曼(Ben Eiseman)就在论文中提到过类似的操作。
这种操作利用了肠道菌群间存在生存上的竞争,优势菌群会抑制其他菌群的生长与繁殖。
通过向患者肠道注入健康人的排泄物,排泄物中的有益细菌就有可能重新掌控局势。
菌群平衡恢复后,就能达到抑制艰难梭菌生长、繁殖的目的。

来自荷兰的内科医生麦克斯·尼乌多普(Max Nieuwdorp)正对这种病菌束手无策。
他用尽了常规疗法,但都以失败告终。
参考了艾森曼的论文后,无奈的尼乌多普决定剑走偏锋——为患者进行粪便移植(Fecal microbiota transplant)。
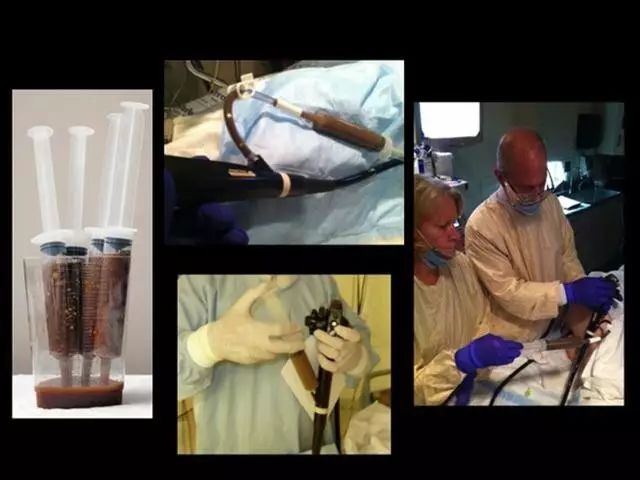
具体操作方式并不复杂,但可能有些恶心。
尼乌多普将健康人的粪便与盐水混合过滤后,通过插在鼻子上的塑料软管,把混合物直接注入到患者的肠道内。
撇开病人的心理阴影不谈,这方法还真的有效。
在接受粪便移植之前,这名81岁的女性患者可谓受尽煎熬。
她因尿路感染的并发症入院,在住院期间高烧不提、进食困难。
医生给她开了一些常见的抗生素,经服用后她却出现了严重的腹泻症状。
翻阅了大量资料后,尼乌多普决定做一次尝试。
他给病人进行了结肠冲洗,希望能先清除掉一部分艰难梭菌。
接着他将病人儿子的粪便与生理盐水混合,用纱布过滤后得到悬浊液。
考虑到病人的感受,尼乌多普最终用插入鼻腔的塑料管将悬浊液注入到病人的肠道内。

神奇的事情发生了,经过三天治疗,患者的腹泻症状竟然消失了。
接下来几个月里,尼乌多普与同事用同样的方法治疗了6名艰难梭菌患者。
其中有4名患者同样在短期内恢复了健康。
随着各种成功案例的出现,学界对粪便移植的研究兴趣亦愈发浓厚。
为了让这个疗法能够被其他医生所接受,尼乌多普开展了针对粪便移植的随机临床试验。
他们挑选了120名患者,并将患者分为三组参与试验。
其中一组接受粪便移植疗法,另外两组分别接受万古霉素治疗和万古霉素加肠道清洗的结合疗法。
虽然由于条件制约,最终只有43名病人参加了试验,但有94%接受粪便移植的患者得到了治愈。

直至目前,粪便移植疗法还没有得到大范围推广,这是因为大家还都处于摸索与研究的阶段。
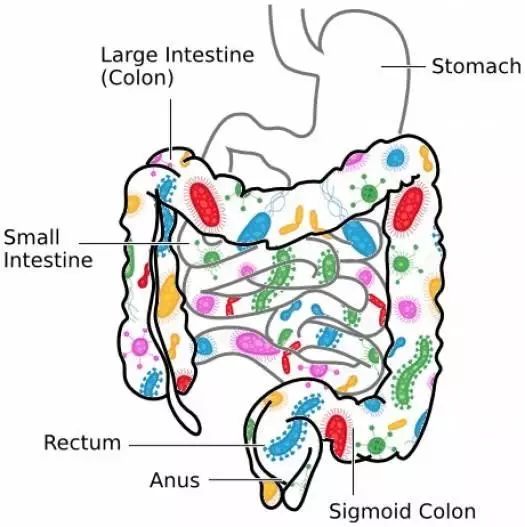
据估计,正常成人肠道内包含的细菌数量可达到10^14个,是人体细胞总数的10倍。
肠道里上千种细菌相互作用、影响的机制,人类到现在还没有完全搞明白。
另外粪便也不是可在市面上销售的生物制品。
其操作程序没有得到统一的规定,应用剂量也没有具体的文献报告。
在国外几个案例中,粪便混合物经过纱布或咖啡机滤纸初步过滤后,就直接用于移植了。
这样不规范的操作显然具有风险。
制约粪便疗法推广的另一因素是选取粪便捐献者的要求很高。
挑选捐献者时一般首选小孩或年轻人,考虑到患者的感受,粪便还最好来自于他们的亲人。
此外捐献者还需满足至少3-6个月内没有发生腹泻、没有使用过抗生素,且不能有传染病和肠胃疾病等条件。
因此符合捐献条件的人并不多。

为了使粪便疗法更具可行性,从而帮助到更多患者,科研人员也费了不少工夫。
按照粪便移植的传统做法,移植物会通过鼻腔或者肛门注入。
这样虽然能够取得疗效,但患者体验并不友好。
于是人们就有了制作方便易用的粪便胶囊的想法。
可胶囊能够取得与传统做法媲美的治疗效果吗?
答案是肯定的,一项最新的研究显示,粪便胶囊也能达到传统移植法的疗效。
2013年8月到2014年6月期间,共有20名志愿者在麻省总医院参与了此次研究。
研究人员将冰冻大便做成了1.6克的胶囊,让志愿者按要求服下。

这些粪便均来自健康的捐赠者,且经过-80度以下的低温冷冻。
参与研究的志愿者都有多次被艰难梭菌感染的病史,他们被要求连续2天每天服用15粒粪便胶囊。
在随后6个月中,研究人员对他们进行了详细观察。
仅接受3天的治疗后,病人症状就出现了改善。
大部分患者的肠蠕动次数从每天5次降至每天2次,8周后进一步降低到1次。
在8周时间内,20人中有18名患者服用胶囊后腹泻得到完全缓解,总体缓解率达到90%。
这说明粪便胶囊确实能成为艰难梭菌感染的治疗手段。
但值得注意的是,具体结论仍需要更大规模的临床研究来验证。

粪便移植本质上是对肠道菌群的移植。
在可预见的将来,科学家们或许能够在培养基中生产出适用于移植的菌群组合,免去寻找捐赠者的麻烦。
目前的移植方式对大家来说也许还有些难以接受,但我们不妨摆正心态。
因为开放包容的心态是推动技术发展的正面力量。
而科学技术的发展与人类未来息息相关。
温馨提示:因患者情况存在差异,以上内容仅供参考,具体诊疗请咨询医生指导。
-
你狠心冲掉的便便,或许是众多肠胃病人的救星
自从1928年抗生素被发现以来,人类就好比在对抗细菌上获得了超级武器。遗憾的是,超级武器并没有带来全面的胜利。人类与细菌旷日持久的军备竞赛催生出...
-
CT都能检查出什么疾病?
这个问题问说大也大,说小也小,其实,CT能够检查的项目非常的多,而且能够检查出来的病也很多,我们就从上到下,来细数一下。1、头部头皮下血肿、头...
-
这七个饮食习惯与消化系统肿瘤息息相关!
流行病学研究表明,消化道肿瘤是对改善饮食最敏感的肿瘤之一饮食致癌的机制分成几类:直接DNA损害(如亚硝酸盐类),细胞色素激活或抑制(如酒精),致癌...
-
为什么要做甲烷和氢呼气检查?
目前我国,70%的人处于亚健康状态,15%的人处于疾病状态。未来10年,各种慢性病将以爆发式的速度迅速扩展到每一个家庭。世卫组织数据显示,中国人均健...
-
胃肠道是否健康,关注便便有讲究
便便哭了。它本只想做一坨普通的便便,从菊花而来,顺马桶而下,别无所求,奈何被赋予如此多的期望,像是活在套子里的一坨便便……说起完美的便便,相信...
-
什么人要做消化系统防癌体检?
防癌体检不是保证大家终生不得癌症,但是可以最大限度让大家不得中晚期癌症,而癌症早期大多都是可以治愈的。目前癌症有上百种,任何体检都不可能包括...

